当院におけるリハビリテーションの特徴
当院におけるリハビリテーションの特徴
リハビリテーション医療においては、①生体力学的アプローチ、②発達的アプローチ、③リハビリテーション的アプローチ、④神経心理学的アプローチが利用されています。
生体力学的アプローチは、運動学・運動力学的視点から筋力・関節可動域・運動協調性・持久性などを評価し、治療的介入を行います。主に運動器疾患が治療対象となります。
発達的アプローチは、発達的視点から人間の行動(知覚運動機能、認知機能、さらに日常生活での行動様式など)を評価し、改善を図ります。治療では、現在 の発達レベルより上位レベルの行動様式の獲得を目指します(例えば、座位まで可能であれば立位の獲得が目標となります)。発達的アプローチは障害児をはじ めとして、多くの中枢神経疾患に適応され、高齢者の機能的状態の維持にも利用さます。
リハビリテーション的アプローチは、自立度を評価し、それを阻害する要因の除去と動作遂行能力の向上を図ります。代償手段を用いて患者様の残存機能を最 大限に発揮させて、可能な限りの自立させることが目標となります。この中には、自助具や装具、車椅子などを用いることや家屋改造などの環境調整も含まれま す。リハビリテーション的アプローチでは各種の身体障害が対象となります。
神経心理学的アプローチは、従来のリハビリテーションが身体障害に焦点を合わせているのに対し、認知障害やパーソナリティ障害に視点を置き、その評価を行い治療教育や心理的介入を通して社会への復帰を促進させます。頭部外傷や全ての脳障害に適応されます。
当院のリハビリテーションでは、これらの方法を適宜併用することになります。
当院における脳卒中リハビリテーションでは、東北大学医学部附属リハビリテーション医学研究施設鳴子分院にて開発された脳卒中機能回復評価システム(Recovery Evaluation System:RES)を 導入しております。このシステムは、個人特性に関するデータ、入院時の神経学的・身体的・精神的機能データをコンピュータ入力することにより、脳卒中患者 様の4・8・12週間後の機能状態(知的機能・粗大運動技能・上肢機能・日常生活動作)を高い精度で予測することが可能となります。また、4週間毎にデー タ収集を行い、予測値と実際の機能状態(実測値)とを比べて、治療計画を見直す参考としております。このように、このシステムを用いることによって、予測 された客観的デ-タを基にした適切な目標設定がなされ、科学的根拠に基づいた診療がなされることになります。
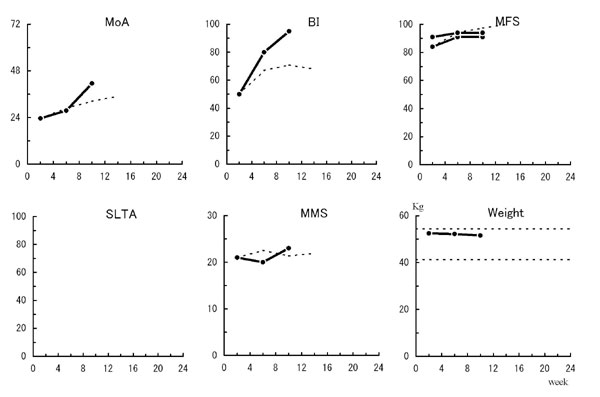
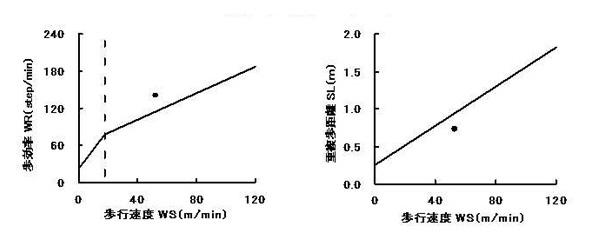
治療においては主に発達的アプローチが用いられ、生体力学的アプローチやリハビリテーション的アプローチを適宜併用することになります。また、脳卒中片麻痺患者様を対象とした理学療法の歩行の治療においては、CAGT(Computer-Assisted Gait Training)プログラムが 用いられています。CAGTとは、脳卒中片麻痺患者様の歩行速度における重複歩距離(歩行時の歩幅)と歩行率(1分間当たりの歩数)の標準値を基準とし、 それを目標として治療を行います。これらのグラフがコンピュータ画面に表示されたり印刷されることによって、患者様の現在の問題点が明確になる利点があり ます。
リハビリテーションの流れ・利用案内
診察および処方
患者様が入院されますと、医師による診察が行われます。診察では病歴や症状をお聞きしたり、各種の検査が行われます。
診察での情報を元に、リハビリテーション処方(処方箋)が出されます。リハビリテーション処方箋を元に、担当となる理学療法士・作業療法士・言語聴覚士・臨床心理士・医療ソーシャルワーカーなどが決定します。
評価治療の開始

リハビリテーション処方内容を元に、各担当者により検査・測定などを実施して評価が行われ、治療計画や治療プログラムを作成し、治療を行います。1ヶ月に1回程度の割合で、再評価を行い機能状態の変化を追い、治療計画や治療プログラムの再検討が行われます。治療が進んでいく中で、再度身につけられた動作などを、実際にご家庭でどの程度行えるのか、あるいは行えないのか確認したり、気分転換していただく目的で試験外出や外泊をお勧めしています。その情報を後日お聞きしたり、アンケート用紙に記入していただき、今後の治療に取り入れさせていただきます。
治療開始後1~2ヶ月の間に初回のケースカンファレンス(症例検討会)が開かれます。リハビリテーション専門医・看護師・理学療法士・作業療法士・言語聴覚士・臨床心理士・医療ソーシャルワーカー・栄養士・薬剤師からなるリハビリテーション・チームにより、患者様の現状分析結果や全体での治療方針・目標(ゴール)・ゴールまでの到達期間などが検討されます。毎週4・5名の患者様のケース会議が実施され、必要に応じて2~3回行うこともあります。
ケース会議の結果、必要に応じて家庭訪問を実施し、患者様やご家族の方と一緒に移動手段の検討、家屋改造・必要物品の確認などが行われます。
退院前になりますと、各担当者により患者様やご家族の方と相談しながら、ご家庭で必要な運動や介護の方法、日常生活の過し方などの指導が行われます(退院前指導・家族指導)。ご家庭での介護が困難な場合、ご家庭で利用できる公的サービスの利用などについては、ケースワーカーより情報を提供します。
退院

目標が達成した段階で退院となります。入院期間は、機能状態や家庭・社会環境によって異なります。必要に応じ定期的に外来通院し、運動機能や活動状況の確認を行います。また、状況に応じて他の病院や施設へ転院されることもあります。
当院におけるリハビリテーションの流れ  (99KB)
(99KB)





